स्ट्रोक (आघात, पक्षाघात, सदमा, stroke) का नाम तो बहुत लोग जानते हैं पर शायद वे यह नहीं जानते कि हर चार लोगों में से एक को अपने जीवन काल में स्ट्रोक होगा। विश्व-भर में गैर-संचारी रोगों से हुई मृत्यु के कारणों में स्ट्रोक दूसरे स्थान पर है (पहले स्थान पर हार्ट-अटैक है, और स्ट्रोक और हार्ट-अटैक दोनों ही कार्डियो-वासकुलर श्रेणी के रोग हैं)। और यही नहीं, स्ट्रोक के बाद जिंदा रहने वाले कई लोग फिर से पहले जैसे नहीं हो पाते – शारीरिक रूप से, मानसिक रूप से – और अपने पहले की दिनचर्या पर नहीं लौट पाते। कुछ लोगों को स्ट्रोक के बाद स्ट्रोक-सम्बंधित डिमेंशिया (मनोभ्रंश, dementia) हो सकता है; एक अनुमान के हिसाब से करीब एक-तिहाई स्ट्रोक उत्तरजीवी को स्ट्रोक-संबंधित डिमेंशिया होगा। वाकई में, स्ट्रोक एक गंभीर बीमारी है…
पर यह भी सच है कि जीवनशैली के बदलाव से स्ट्रोक से बचा जा सकता है – एक अनुमान है कि 84% स्ट्रोक केस 23 परिवर्तनीय जोखिम कारक से संबंधित हैं, जिन को हम कम कर सकते हैं। और स्ट्रोक हो भी तो, उसकी तुरंत पहचान करें और अस्पताल ले जाएं तो ठीक होने की संभावना अधिक होती है।
इस संदर्भ में इस पृष्ठ पर देखें स्ट्रोक पर कुछ आवश्यक, उपयोगी जानकारी।
इस पोस्ट में:
- स्ट्रोक क्या है, क्यों होता है, और इस के लक्षण क्या हैं.
- स्ट्रोक में तुरंत इलाज बहुत जरूरी है.
- स्ट्रोक के बाद रिकवरी.
- स्ट्रोक और डिमेंशिया (मनोभ्रंश).
- स्ट्रोक से बचने के उपाय.
- अंत में.
- अधिक जानकारी के लिए लिंक – आँकड़े, शब्दावली, संसाधन .
स्ट्रोक क्या है, क्यों होता है, और इस के लक्षण क्या हैं।
मस्तिष्क के ठीक काम करने के लिए यह जरूरी है कि उस में खून की सप्लाई ठीक रहे। इस काम के लिए हमारे मस्तिष्क में रक्त वाहिकाओं (खून की नलिकाएं, blood vessels) का एक जाल (नेटवर्क) है, जिसे वैस्कुलर सिस्टम कहते है। ये रक्त वाहिकाएं मस्तिष्क के हर भाग में आक्सीजन और जरूरी पदार्थ पहुंचाती हैं।
जब स्ट्रोक होता है, तो इस रक्त प्रवाह में रुकावट होती है। इस के दो मुख्य कारण हैं।
- अरक्तक आघात, इस्कीमिया (ischemia): रक्त का थक्का (clot) किसी रक्त वाहिका को बंद कर सकता है, जिस से मस्तिष्क के कुछ भाग में रक्त नहीं पहुँच पाता। अधिकाँश स्ट्रोक के केस इस प्रकार के होते हैं।
- रक्तस्रावी आघात (हेमरेज, haemorrhage) : कोई रक्त वाहिका फट सकती है, जिस से खून वाहिका के बाहर जमा होने लगता है। इस के दो प्रकार हैं – इंट्रासेरेब्रल हेमरेज (जिसमें रक्त मस्तिष्क के टिशू के अंदर जमा होता है), और सब-एराक्नोइड हेमरेज (जिसमें रक्त दिमाग के टिशू के बाहर, लेकिन खोपड़ी के अंदर जमा होता है)।
खून सप्लाई में कमी के कुछ कारण का यह चित्रण देखें।


स्ट्रोक से हुई हानि इस पर निर्भर है कि मस्तिष्क के किस भाग में और कितनी देर तक रक्त ठीक से नहीं पहुँच पाया था । यदि कुछ मिनट तक रक्त नहीं पहुँच पाता है, तो प्रभावित भाग में मस्तिष्क के सेल मर सकते हैं। इस को इनफार्क्ट या रोधगलितांश कहते हैं।
स्ट्रोक के लक्षण अकसर अचानक ही, या कुछ ही घंटों के अन्दर पेश होते हैं। ये हैं:
- एक तरफ के चेहरे और हाथ-पैर का सुन्न होना/ उनमें कमजोरी, चेहरे के भाव पर, और अंगों पर नियंत्रण नहीं रहना।
- बोली अस्पष्ट होना, बोल न पाना, दूसरों को समझ न पाना।
- एक या दोनों आँखों से देखने में दिक्कत।
- चक्कर आना, शरीर का संतुलन बिगड़ना, चल-फिर न पाना।
- बिना किसी स्पष्ट कारण के तीव्र सर-दर्द होना।
एक खास स्थिति है “मिनी-स्ट्रोक” (mini stroke) जिसए अस्थायी स्थानिक अरक्तता, अल्प आघात, ट्रांसिएंट इस्कीमिक अटैक्स, या TIA भी कहते हैं। इस में लक्षण कुछ ही देर रहते हैं, क्योंकि रक्त सप्लाई में हुई रुकावट खुद दूर हो जाती है। इस मिनी-स्ट्रोक का असर तीस मिनट से लेकर चौबीस घंटे तक रहता है। व्यक्ति को कुछ देर कुछ अजीब-अजीब सा लग सकता है, पर वे यह नहीं जान पाते कि यह कोई गंभीर समस्या है। कुछ लोगों में ऐसे मिनी स्ट्रोक बार बार होते हैं, पर पहचाने नहीं जाते। कुछ केस में ऐसे मिनी स्ट्रोक के थोड़ी ही देर बाद व्यक्ति को बड़ा और गंभीर स्ट्रोक हो सकता है।
स्ट्रोक पुरुषों और महिलाओं, दोनों में होता है। हालांकि इसका जोखिम उम्र के साथ बढ़ता है, पर यह 15 – 49 आयु वर्ग में भी देखा जाता है, और इसके काफी सारे केस 70 साल से कम उम्र के लोगों में होते हैं।
नोट: कुछ लोग स्ट्रोक और दिल के दौरे में कन्फ्यूज होते हैं। स्ट्रोक और दिल का दौरा, दोनों ही रक्त के प्रवाह से संबंधी रोग हैं और हृदय तथा रक्तवाहिकाओं संबंधी रोग (यानि कि कार्डियोवास्कुलर रोग, cardiovascular disease) की श्रेणी में आते हैं । इस श्रेणी के अन्य नाम हैं: हृदवाहिनी रोग, हृद-वाहिका रोग। स्ट्रोक में इस रक्त-वाहिका (नाड़ी संबंधी) समस्या का असर दिमाग पर होता है, और हार्ट-अटैक या दिल के दौरे में असर हृदय पर होता है। यूं कहिये, स्ट्रोक को हम एक मस्तिष्क का दौरा मान सकते हैं।
स्ट्रोक में तुरंत इलाज बहुत जरूरी है।
स्ट्रोक के लक्षणों को तुरंत पहचान कर व्यक्ति को अस्पताल ले जाना बहुत जरूरी है ताकि उपचार जल्द-से-जल्द शुरू हो सके और मस्तिष्क में अधिक हानि न हो। पहचान पाने के लिए B-E-F-A-S-T शब्द याद रखें .
- B (balance) – चलने या खड़े होने में अचानक संतुलन में दिक्कत।
- E (eyesight) – अचानक धुंधला या दोहरा दिखाई देना, दृष्टि खोना।
- F (face) – चेहरा एक तरफ से सुन्न होना, टेढ़ा होना, लटकना।
- A (arms ) बांह को उठा न पाना।
- S (speech) – बोल न पाना , बोली अस्पष्ट होना, लोगों की बात समझ न पाना।
- T (time) – समय न खोएँ। तुरंत अस्पताल ले जाएँ।
याद रखें, स्ट्रोक एक ईमर्जन्सी है। विलंब का हर मिनट कीमती हो सकता है। जान भी जा सकती है। जल्द-से-जल्द अस्पताल पहुँचें तो हो सकता है कि यदि स्ट्रोक थक्के के कारण हुआ है तो दवा से थक्का घोला जा सके, और यदि रक्त-स्राव के कारण रक्त जमा हुआ है तो शायद ऑपरेशन से जमा हुआ खून निकाला जा सके।
अगर शक हो कि मिनी-स्ट्रोक हुआ था, तब भी डॉक्टर के पास जल्दी ले जाएं।
स्ट्रोक के बाद रिकवरी।
स्ट्रोक के बाद व्यक्ति को वापस पहले जैसी स्थिति पर पहुंचाने के लिए “रीहैब” किया जाता है ताकि वे फिर से पहले जैसे हो पाएं – अपने हाथ-पैर का इस्तेमाल कर पाएं, बोल पाएं, आदि। इसमें फिज़ीओथेरपी, स्पीचथेरपी, विशेष उपकरण पर व्यायाम आदि शामिल हो सकते हैं।
रीहैब के बावजूद कई लोगों की रिकवरी पूरी नहीं होती। कई लोग स्ट्रोक के बाद भी कुछ हद तक दूसरों पर निर्भर रहते हैं। उन्हें डिप्रेशन (अवसाद) भी हो सकता है, जिस के कारण वे भविष्य के स्ट्रोक से बचने के लिए कदम उठाने में भी दिक्कत महसूस करते हैं।
एक आम समस्या है मस्तिष्क की क्षमताओं पर असर। व्यक्ति की मानसिक काबिलियत कम हो जाती है। यदि व्यक्ति को बार बार स्ट्रोक (या मिनी-स्ट्रोक) हो, तो क्षमताओं में हानि ज्यादा हो सकती है। व्यक्ति को डिमेंशिया हो सकता है।
स्ट्रोक और डिमेंशिया (मनोभ्रंश)।
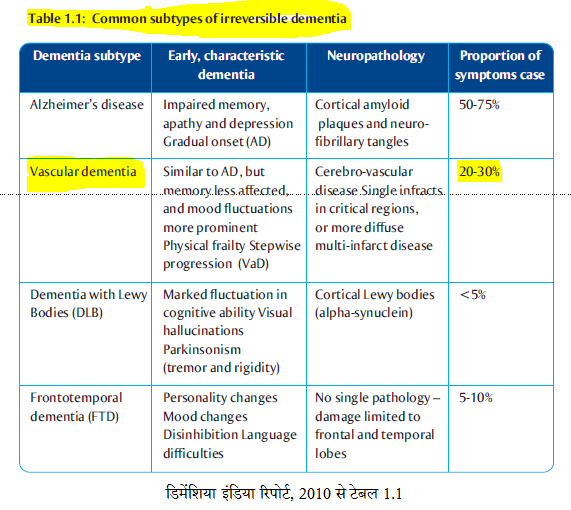
संवहनी डिमेंशिया (वैस्कुलर डिमेंशिया, Vascular dementia) एक प्रमुख प्रकार का डिमेंशिया है, जो भारत में अधिक पाया जाता है । यह आक्सीजन की कमी की वजह से मस्तिष्क के सेल मरने से होता है। इस का एक कारण है स्ट्रोक या मिनी-स्ट्रोक होना, खासकर यदि ये बार-बार हों। इस प्रकार के संवहनी डिमेंशिया को स्ट्रोक-सम्बंधित डिमेंशिया के नाम से जाना जाता है।
कुछ स्टडी में देखा गया है कि स्ट्रोक के बाद आधे से ज्यादा लोगों में संज्ञानात्मक हानि रहती है। अधिक हानि हो तो डिमेंशिया होता है – एक अनुमान है कि एक-तिहाई स्ट्रोक उत्तरजीवी को स्ट्रोक-रिलेटेड डिमेंशिया होगा।
स्ट्रोक होने के बाद तकरीबन 10-16 % व्यक्तियों में एक साल में फिर से स्ट्रोक हो सकता है, और इस तरह बार-बार स्ट्रोक होने से डिमेंशिया का खतरा भी बढ़ जाता है।
संवहनी डिमेंशिया पर विस्तृत हिंदी लेख देखें : संवहनी डिमेंशिया (वैस्कुलर डिमेंशिया, Vascular dementia): एक परिचय ।
स्ट्रोक से बचने के उपाय।
जीवनशैली के बदलाव से अधिकांश स्ट्रोक के केस से बचा जा सकता है। एक अनुमान के अनुसार 84% स्ट्रोक 23 परिवर्तनीय कारकों से संबंधित हैं। हम इन जोखिम कारकों को कम करने के लिए कदम उठा सकते हैं ताकि स्ट्रोक न हो।
प्रीस्क्राइब की गई दवा लें। उचित जीवन-शैली के बदलाव अपनाएं। उदाहरण: उच्च रक्त-चाप (हाइपरटेंशन, हाई बी पी) और कोलेस्ट्रॉल को नियंत्रित रखें। डायबिटीज से बचें, या उस पर नियंत्रण रखें। अन्य कुछ बदलाव – सही और पौष्टिक खाना, वजन नियंत्रित रखना, शारीरिक रूप से सक्रिय रहना (व्यायाम इत्यादि), तम्बाकू सेवन और धूम्रपान बंद करना, तनाव कम करना, और मद्यपान कम करना। इसके इलावा भी कुछ बदलावों से फायदा हो सकता है – अपने डॉक्टर से बात करें, ताकि आपको अपनी स्थिति के हिसाब से सही सलाह मिले।
अंत में।

स्ट्रोक एक आम समस्या हैं, और इस के नतीजे भी बहुत गंभीर हैं। यह गैर-संचारी रोगों में मृत्यु के कारणों में दूसरे स्थान पर है, पर यदि लोग स्ट्रोक के बाद बच भी जाएँ तो उनमें से कई लोगों में शारीरिक या मानसिक क्षमताएं पहले जैसे नहीं हो पातीं। वे दूसरों पर निर्भर हो सकते हैं। उन में से एक-तिहाई को स्ट्रोक-संबंधित डिमेंशिया हो सकता है।
अच्छी खबर यह है कि हम सब स्ट्रोक और अन्य कार्डियो-वासकुलर (नाड़ी संबंधी) बीमारियों से बचने के लिए कई कदम उठा सकते हैं। अपने और अपने प्रियजनों के स्वास्थ्य का ख़याल रखें तो स्ट्रोक और सम्बंधित समस्याओं की संभावना कम होगी। यह मंत्र याद रखें: जो दिल के लिए अच्छा है वह दिमाक के लिए भी अच्छा है ।
साथ ही, स्ट्रोक के लक्षण से परिचित हों और सतर्क रहें तो किसी को स्ट्रोक होने का शक होते ही हम उन्हें जल्द-से-जल्द अस्पताल ले जा सकते हैं। इसमें B-E-F-A-S-T मददगार है। अस्पताल जाने में विलंब न करें, ताकि इलाज हो पाए और हानि कम-से-कम हो। स्ट्रोक के बाद रीहैब आवश्यक है, और दोबारा स्ट्रोक न हो, इस के लिए भी कदम लें।
अधिक जानकारी के लिए लिंक – आँकड़े, शब्दावली, संसाधन।
स्ट्रोक कितना व्याप्त और गंभीर है, उस पर कुछ तथ्य/ आंकड़े।
स्ट्रोक संबंधित अनेक स्टडी प्रकाशित हुई हैं, और अनेक पत्रिकाएं भी उपलब्ध हैं, और कई बार इन में दिए गए आँकड़े अलग-अलग होते हैं। यह इसलिए क्योंकि हर स्टडी फर्क होती है और आंकड़ा इस पर निर्भर हैं कि अध्ययन किस भौगोलिक आबादी पर, कितनी अवधि के लिए किया गया था, किस तरह के लोग उस में शामिल किए गए थे, स्टडी में इस्तेमाल करी गयी परिभाषाएं और अवधारणाएं क्या थीं , स्टडी किस तरीके से की गई, आदि। साथ ही, क्योंकि अध्ययनों में डाटा एकत्रित करना और उसका विश्लेषण करना होता है, इसलिए ये रिपोर्ट कुछ साल पहले की स्थिति दर्शाते हैं। फिर भी, कुछ मोटे निष्कर्ष निकाले जा सकते हैं. नीचे देखें कुछ मुख्य तथ्य:
- विश्व भर में स्ट्रोक पर जानकारी का एक महत्वपूर्ण स्रोत है World Stroke Organization: Global Stroke Fact Sheet 2025 Opens in new window, जिस में प्रस्तुत डाटा लैंसेट न्यूरोलॉजी में पब्लिश पेपर, Global, regional, and national burden of stroke and its risk factors, 1990-2021: a systematic analysis for the Global Burden of Disease Study 2021 Opens in new window से है। यह नवीनतम स्ट्रोक बर्डन अनुमान पहले प्रकाशित सभी स्ट्रोक बर्डन अनुमानों की जगह लेते हैं। कुछ मुख्य आँकड़े :
- गैर-संचारी रोगों में स्ट्रोक विश्व भर में मृत्यु के कारणों में दूसरे स्थान पर बना हुआ है.
- साथ ही, यह विश्व भर में डिसेबिलिटी का एक मुख्य कारण है, और 2021 में DALY (disability-adjusted life-years lost) की सूची में तीसरे स्थान पर था ।
- 1990 से लेकर 2021 के अंतराल में स्ट्रोक कि स्थिति अधिक गम्भीर हुई है – इस से पीड़ित लोग, इस के कारण मरने वाले, या इस के कारण डिसेबिलिटी के साथ जीने वालों की संख्या बढ़ी है और यह बढ़ोतरी ज़्यादातर कम इनकम ग्रुप वाले देशों में हुई है।
- 70 साल से कम आयु वाले वर्ग में स्ट्रोक बढ़ा है। 53% स्ट्रोक के केस 70 साल से कम उम्र के लोगों में था।
- स्ट्रोक उत्तरजीवियों में से 22% 15-49 उम्र वर्ग के हैं और 65% 70 साल से कम उम्र के हैं।
- स्ट्रोक से हुई मृत्युओं में से 33% 70 साल से कम उम्र वाले लोगों में थीं।
- स्ट्रोक के करीब 65.3% इस्कीमिक स्ट्रोक के थे, 28.8% इंट्रासेरेब्रल हेमरेज थे, और 5.8% सब-एराक्नोइड हेमरेज थे।
- 84 % स्ट्रोक का 23 परिवर्तनीय जीवनशैली संबंधी जोखिम कारकों से संबंध है ।
- वैश्विक स्तर पर लगभग 25 % व्यक्तियों को अपने जीवन-काल में स्ट्रोक होने का जोखिम है।
- स्ट्रोक या TIA होने के बाद दुबारा स्ट्रोक होने की संभावना अधिक होती है। स्ट्रोक होने के एक साल के अंदर दूसरा स्ट्रोक होने की संभावना 10-16% है।
- स्ट्रोक कार्डियोवास्कुलर रोग की श्रेणी में आता है। World Atlas of Cardiovascular diseases Opens in new window के अनुसार, यह श्रेणी विश्व में मृत्यु के कारणों में पहले स्थान पर है और गैर-संचारी रोगों से हुई मौतों में से लगभग आधी मौतें कार्डियोवास्कुलर रोग के कारण होती हैं। इस श्रेणी में इस्केमिक हृदय रोग और स्ट्रोक सबसे प्रमुख हैं।
- अन्य स्रोत भी स्ट्रोक के एक गंभीर रोग होने की पुष्टि करते हैं। 2021 के विश्व स्वास्थ्य संगठन कि डाटा के अनुसारं गैर-संक्रामक (गैर-संचारी) बीमारियों में, दुनिया भर में स्ट्रोक मौत का दूसरा सबसे बड़ा कारण था। (स्रोत: The top 10 causes of death Opens in new window).
- अफ़सोस, भारत में स्ट्रोक का खतरा अन्य कई देशों से ज्यादा है क्योंकि यहाँ के लोगों में हाईपरटेंशन और अन्य रिस्क फैक्टर की संभावना ज्यादा है। ऊपर से यह भी अनुमान है कि भारत में स्ट्रोक का खतरा समय के साथ बढ़ रहा है। (स्रोत: Fifty years of stroke researches in India (paper) Opens in new window).
- एक स्टडी में स्ट्रोक के बाद संज्ञानात्मक हानि आधे से ज्यादा केस में नजर आई (Predictors and clinical implications of post-stroke cognitive impairment: a retrospective study Opens in new window).
- कुछ डाटा के अनुसार स्ट्रोक के बाद करीब एक-तिहाई उत्तरजीवियों को स्ट्रोक-संबंधित डिमेंशिया हुआ (Post-stroke dementia – a comprehensive review Opens in new window) और ( A third of all stroke survivors could develop dementia within five years Opens in new window).
कुछ संसाधन:
- स्ट्रोक पर जानकारी का एक संसाधन: World Stroke Organization Opens in new window। इस साइट पर स्ट्रोक पर जानकारी के साथ, व्यक्तिगत स्ट्रोक के जोखिम को समझने के लिए भी सामग्री है।
- संवहनी डिमेंशिया पर इस साइट पर विस्तृत हिंदी लेख देखें: संवहनी डिमेंशिया (वैस्कुलर डिमेंशिया, Vascular dementia): एक परिचय।
स्ट्रोक और सम्बंधित विषयों के लिए कुछ उपयोगी शब्दावली:
- मिनी-स्ट्रोक और उस में पाए डिमेंशिया से संबंधित कुछ शब्द हैं मिनी-स्ट्रोक, ट्रांसिऐंट इस्कीमिक अटैक्स (transient ischemic attack, TIA) या अस्थायी स्थानिक अरक्तता।
- मस्तिष्क में हुई हानि के लिए कुछ उपयोगी शब्द हैं इनफार्क्ट (रोधगलितांश, infarct).
- बार-बार के मिनी-स्ट्रोक से संबंधित डिमेंशिया के लिए कुछ शब्द हैं मल्टी- इनफार्क्ट डिमेंशिया (multi-infarct dementia), बहु-रोधगलितांश डिमेंशिया।
- संवहनी डिमेंशिया के लिए कुछ शब्द/ वर्तनी हैं वास्कुलर डिमेंशिया, वैस्क्युलर डिमेंशिया, नाड़ी-संबंधी डिमेंशिया, संवहनी मनोभ्रंश, Vascular dementia.
डिमेंशिया का कुछ अन्य रोगों से भी सम्बन्ध है। इन रोगों पर हिंदी में विस्तृत पृष्ठ देखें।
- पार्किंसन रोग और डिमेंशिया (Parkinson’s Disease and Dementia) Opens in new window.
- डिप्रेशन (अवसाद) और डिमेंशिया (Depression and Dementia) Opens in new window.
लेख शेयर करने के लिए नीचे दिए बटन का इस्तेमाल करें। धन्यवाद!